Medizinische Klinik III
Fachärzte für Innere Medizin mit Spezialisierungen in Nephrologie, Hypertensiologie und Diabetologie arbeiten in der internistischen Klinik 3 zusammen mit examinierten und berufserfahrenen Krankenschwestern- und pflegern.
Medizinische Klinik III - NHD
Nephrologie - Hypertensiologie - Diabetologie
Die Medizinische Klinik III ist eine Fachabteilung mit 18 stationären Betten und 14 Dialyseplätzen.
Neben der stationären Behandlung von etwa 750 Patienten werden jährlich über 9.000 Dialysen durchgeführt.


Medizinische Klinik III - NHD
Nephrologie - Hypertensiologie - Diabetologie
Die Medizinische Klinik III ist eine Fachabteilung mit 18 stationären Betten und 14 Dialyseplätzen.
Neben der stationären Behandlung von etwa 750 Patienten werden jährlich über 9.000 Dialysen durchgeführt.
Medizinische Klinik III in Zahlen
Ärzte / -innen
Dialysebehandlungen
Fälle stationär
Leistungsspektrum
NHD
Unsere Behandlungsschwerpunkte liegen auf der Differenzialdiagnostik und Therapie der verschiedenen Formen der Bluthochdruckerkrankung, akuter und chronischer Nierenerkrankungen einschließlich Nierenersatztherapie sowie der Behandlung und Einstellung von Typ I- und Typ II-Diabetikern und ihrer Begleiterkrankungen.
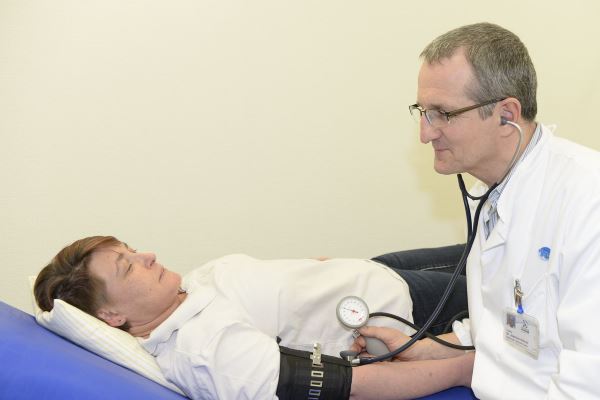
Bluthochdruck
Keine Erkrankung des linken Armes!
Zwar misst der Rechtshänder meistens durch Aufpumpen einer Blutdruckmanschette am linken Oberarm den Blutdruck. Die gemessenen Werte aber sagen ihm bei einer Selbstmessung oder dem Arzt, ob die Druckverhältnisse im Kreislauf insgesamt normal oder bereits bedrohlich zu hoch sind. Die Blutdruckmessung gilt weltweit als häufigste medizinische diagnostische Maßnahme.


Bluthochdruck
Keine Erkrankung des linken Armes!
Zwar misst der Rechtshänder meistens durch Aufpumpen einer Blutdruckmanschette am linken Oberarm den Blutdruck. Die gemessenen Werte aber sagen ihm bei einer Selbstmessung oder dem Arzt, ob die Druckverhältnisse im Kreislauf insgesamt normal oder bereits bedrohlich zu hoch sind. Die Blutdruckmessung gilt weltweit als häufigste medizinische diagnostische Maßnahme.

Diabetesberatung
"Honigsüßer Durchfluss" heißt die Volkskrankheit Diabetes mellitus übersetzt.
Der harmlos klingende Name stammt noch aus dem Mittelalter, als man die Diagnose der rätselhaften Krankheit über süßliche Urin-Geschmacksproben stellte. Erst viel später erkannte man, dass der süße Urin mit erhöhten Blutzuckerwerten zusammenhängt.
Diabetes Mellitus
Die Volkskrankheit vom Chefarzt erklärt
Zum Weltdiabetestag erklärt Ihnen unser Chefarzt für Innere Medizin, Nephrologie und Hypertensiologie unserer Medizinischen Klinik III am Prosper-Hospital Recklinghausen Dr. med. Joachim Kühne alles rund um die Volkskrankheit Diabetes Mellitus.
Diabetes Mellitus
Die Volkskrankheit vom Chefarzt erklärt
Zum Weltdiabetestag erklärt Ihnen unser Chefarzt für Innere Medizin, Nephrologie und Hypertensiologie unserer Medizinischen Klinik III am Prosper-Hospital Recklinghausen Dr. med. Joachim Kühne alles rund um die Volkskrankheit Diabetes Mellitus.

Unsere Experten
Höchste medizinische Expertise und menschliche Zuwendung:
Das sind Ziele, für die wir stehen und an denn wir jeden Tag aufs Neue arbeiten. Auf der folgenden Seite stellen wir Ihnen das medizinische Team vor. Bei Fragen stehen wir Ihnen gerne zur Verfügung: Auf der jeweiligen Stationen, in den Ambulanzen oder über das Sekretariat. Bitte scheuen Sie sich nicht, Kontakt mit uns aufzunehmen. Wir beantworten gerne Ihre Fragen.