Morbus Crohn
Grundlagen
Der Morbus Crohn ist eine chronisch entzündliche Darmerkrankung mit bevorzugtem Erkrankungsalter im 2.-3. Lebensjahrzehnt, selten sind auch spätere Manifestationen möglich. Die Erkrankung kann im gesamten Verdauungstrakt, also vom Mund bis zum Enddarm auftreten. Bevorzugte Region für einen Crohn-Befall sind der Übergang von Dünn- zu Dickdarm (terminales Ileum) und der Dickdarm vor allem im Bereich des Darmausgangs (Anus).
Typisch ist ein diskontinuierlicher Befall, das heißt neben erkrankten Abschnitten finden sich auch gesunde Anteile. Im Gegensatz zu Colitis ulcerosa, die auf die Schleimhaut begrenzt ist, sind beim Morbus Crohn immer alle Wandanteile des jeweiligen Darmabschnittes betroffen.
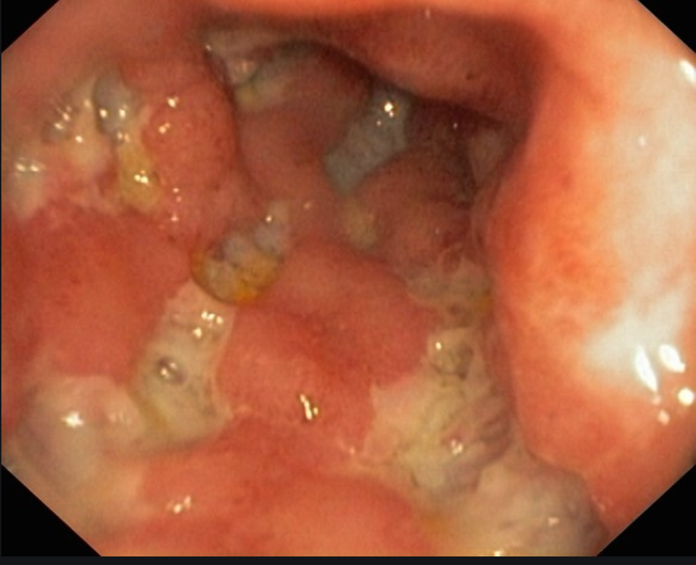
Daraus erklären sich die wesentlichen Komplikationen der Erkrankung. Hierbei handelt es sich vor allem um Fisteln (Gangverbindungen zwischen einzelnen Darmschlingen oder zwischen Darmschlingen und anderen Organen wie zum Beispiel der Blase und Haut) oder Abszesse (Eiteransammlungen) außerhalb des Darmes.Durch andauernde Entzündung kann es weiterhin zu Einengungen des Darmes (Stenosen) mit Völlegefühl und Schmerzen kommen. In seltenen Fällen können auf dem Boden des Morbus Crohn auch bösartige Veränderungen auftreten.
Diagnostik
Die wichtigsten Untersuchungsverfahren stellen die Endoskopie (Magenspiegelung, Dickdarmspiegelung) sowie das MRT mit Darstellung des Dünndarmes als sogenanntes Hydro-MRT. Selten ist eine Dünndarmspiegelung als Kapselendoskoopie oder sog. Doppelballonendoskopie erforderlich.
(Operative) Therapie
Die Therapie des M. Crohn ist, außer in Notfällen, zunächst immer eine medikamentöse. Dies erfolgt zumeist durch einen Gastroenterologen. Neben den Standarmedikamenten gibt es schon seit vielen Jahren die sog. Biologika. Die häufigste Lokalisation beim Morbus Crohn mit nachfolgender operationspflichtiger Komplikation ist eine Enge am Übergang vom Dünn- zum Dickdarm. Wenn eine Strikturoplastik (eine Längseröffnung des Darmes mit nachfolgender Quervernähung) nicht möglich ist, weil die Enge zu langstreckig ist, werden so sparsam wie möglich die verengten Darmanteile entfernt und eine neue Verbindung zwischen den beiden Darmenden entweder mit Handnaht oder mit dem Klammernahtgerät wiederhergestellt. Diese Operationstechniken sind in der Regel, wenn keine ausgeprägten Verwachsungen bestehen, auch mit Hilfe der Laparoskopie möglich.
Enddarmfistel
Im akuten Stadium mit einer Eiteransammlung (Abszess) wird dieser operativ entleert und bei vorhandenen Fisteln eine sogenannte Fadendrainage eingelegt. Eine endgültige Therapie erfolgt nach kompletter Abheilung der Schleimhautveränderungen. Bei der Fistulektomie wird die komplette Fistel in sphinkterschonender Technik entfernt. An den Durchtrittspunkten der Fistel durch den Schließmuskel erfolgen Muskelnähte sowie im Darm zur Deckung Schleimhautnähte. Ein ganz ähnliches Vorgehen wird bei der rektovaginalen Fistel, also einer Fistel zwischen Mastdarm und Scheide angewendet. Die postoperative Aufenthaltsdauer beträgt ein bis zwei Wochen. Die Anlage eines endgültigen künstlichen Darmausganges ist nur in den seltenen Fällen einer vollständigen Zerstörung des Schließmuskelapparates erforderlich.
Ihre Experten
Koloproktologie